Distilbène : L’hormone increvable
Traduction : Thomas Lecloux
Textes et photos (CC BY-NC-ND) : Elisabeth Broekaert
Enquête : Greet Pluymers (De Standaard)
Publié le

Voici quarante ans que le Distilbène (hormone DES) n’est plus administré aux femmes enceintes. Pourtant, il apparaît aujourd’hui que même les petits-enfants des femmes ayant jadis suivi ce traitement peuvent souffrir de handicaps lourds. De Standaard s’est entretenu avec trois générations de victimes et a cherché à savoir pourquoi les médecins, les pouvoirs publics et le secteur pharmaceutique continuent de nier le problème.
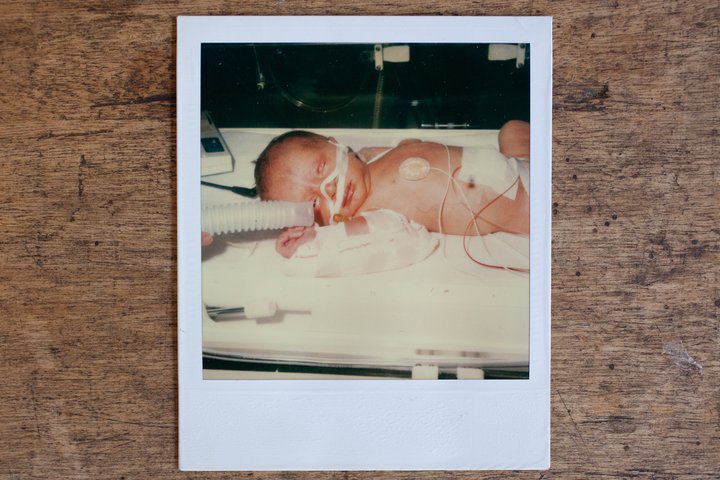
Marianne Bosmans, 56 ans, dispose sur la table quelques photos Polaroid de sa fille Anneke, prises au cours des trois premiers mois de sa vie. « Elle était assez grande. »
– « Tu ressembles à une grenouille, Anneke », dit Lutgard Cambré, 87 ans, la mère de Marianne et la grand-mère d’Anneke.
– « 826 grammes pour 28 cm. Ce ne sont pas de belles photos. » Marianne les écarte.
– « Je ne les ai jamais vues. » Anneke porte les photos à ses yeux.
Anneke Verelst est née à 27 semaines, d’une grossesse initialement extra-utérine. « Tout ce qui pouvait mal se passer s’est mal passé, se rappelle Marianne. Ses poumons n’étaient pas encore matures, elle est restée très longtemps sous respirateur artificiel, elle a fait trois hémorragies cérébrales. Chaque jour, chaque heure, chaque seconde était une angoisse. Il fallait sans cesse décider si on continuait ou non. Le cœur s’arrêtait parfois. C’est un miracle qu’elle soit toujours là. »
Anneke a aujourd’hui 30 ans et est un rayon de soleil. Elle fixe droit l’objectif pour un portrait des trois générations de femmes victimes de l’hormone DES. Il y a moins de cinq ans qu’elles ont appris que le DES est la cause de la souffrance qui les unit. Aucun médecin ne le leur a dit.
« J’ai vu un reportage à la télé sur l’hormone DES et j’ai reconnu la boîte de Distilbène, explique Lutgard. Mon gynécologue, le docteur Peeters, qui est l’inventeur de la pilule, m’avait prescrit ce traitement à l’époque. Pour le bon développement des facultés intellectuelles et cérébrales de l’enfant, disait-il. J’ai aussi dû prendre une autre pilule. J’avais dit à mon mari : si cet enfant ne naît pas normal avec tous ces médicaments, je ne sais pas ce qu’il faut faire. À l’époque, on pensait comme ça. »
Trois fois, Lutgard a suivi une cure de Distilbène. La première, elle a fait une fausse couche à 6 mois. Le gynécologue a été surpris, mais a réitéré la prescription. Alors est née Marianne, qui a ensuite eu un petit frère. Comme la plupart des « filles DES », Marianne présente une malformation de l’utérus. Il est trop petit pour retenir un bébé qui prend de la masse.
Les premières années de vie d’Anneke ont été marquées par l’angoisse des séquelles qu’elle garderait des complications qui ont suivi la naissance prématurée. « Elle ne gigotait pas comme les autres bébés, se souvient Marianne. Ce n’est que plus tard qu’on a compris qu’elle était malvoyante. » Anneke a une vision tunnélisée (une perte de la vision périphérique mais qui conserve la vision centrale, comme si on était dans un tunnel), et non une vision en profondeur. Elle voit à peine les contrastes. Les efforts de concentration l’épuisent – et pas seulement à cause de sa vue.
« À l’âge de 6 ans, on m’a diagnostiqué le syndrome d’Asperger, une forme d’autisme, dit Anneke. J’avais toujours besoin d’une aide supplémentaire pour tout. J’ai des facultés normales, mais j’étais un peu spéciale. J’ai été beaucoup brimée et mise de côté. » Sa scolarité a été un enfer.
Un cancer agressif
L’hormone DES, ou diéthylstilbestrol, est un composé chimique qui imite le fonctionnement de l’hormone féminine. À partir de 1947, elle a été prescrite à des femmes enceintes du monde entier pour prévenir les fausses couches. La marque la plus connue en Belgique est le Distilbène, un produit d’UCB (Union chimique belge). Dès 1953, il apparaît que le DES n’aide pas du tout à éviter les fausses couches, mais le secteur continue d’en faire la promotion comme d’une vitamine pour accoucher d’un bébé robuste et intelligent. Pour les poulets et les agneaux, en revanche, l’hormone est interdite, car les hommes qui mangent trop de blanc de poulet semblent souffrir de développement mammaire.
En 1971, la sonnette d’alarme est tirée aux États-Unis. Il s’avère que l’hormone provoque chez les filles DES, à un très jeune âge (14 à 22 ans), un cancer agressif du vagin et/ou du col de l’utérus : l’adénocarcinome à cellules claires. Le risque est de 1 sur 1 000, contre environ 1 sur 40 000 sans intervention du DES. Le traitement est souvent drastique : ablation du vagin et/ou du col de l’utérus, avec comme conséquence, généralement, la perte de la faculté d’avoir des enfants.
La Food and Drug Administration américaine interdit alors le DES sur-le-champ pour les femmes enceintes. L’Europe, elle, s’abstient, malgré l’apparition rapide d’autres problèmes. Les filles DES ont des malformations des organes reproducteurs et des problèmes de fertilité et de grossesse. Les garçons, eux, courent plus de risques d’hypospadias (l’urètre qui ne se trouve pas à l’extrémité du pénis) ou de cryptorchidie (les testicules non descendus). Et chez les mères, le risque de cancer du sein est de 30 % supérieur à la normale.
On constate aujourd’hui que les conséquences touchent jusqu’aux petits-enfants, comme c’est le cas d’Anneke. Le gynécologue français Michel Tournaire, spécialiste renommé de l’hormone DES, vient de conclure une étude sur cette troisième génération. Nous l’avons rencontré pour la première fois en 2017 à Paris à l’occasion d’une réunion du Réseau DES France, le collectif qui défend les intérêts des quelque 360 000 victimes françaises de l’hormone. Des procès sont menés en France depuis 25 ans. En 2019, ce sont les petits-enfants qui perçoivent les indemnisations. Tournaire, qui est également expert lors de ces procès, résume ainsi les problèmes de santé de la dernière génération : « La seule bonne nouvelle, c’est que les petites-filles DES n’ont pas de malformations des organes sexuels. Mais les études qui montrent des troubles du développement – trouble du déficit de l’attention, bec-de-lièvre, malformations de l’œsophage ou du cœur – ont de quoi inquiéter. Des recherches plus approfondies doivent sans aucun doute être menées sur ces questions. Et ce qui est tout à fait alarmant, ce sont les nombreux cas de paralysie cérébrale. Ils sont dix fois plus fréquents chez les petits-enfants DES que chez les enfants dont la mère n’est pas une fille DES. Il s’agit de la complication la plus grave lors d’une naissance prématurée. »

Pas moins de 28 % des grossesses donnent lieu à une naissance prématurée chez les filles DES. En Belgique, le pourcentage de naissances prématurées dans l’ensemble de la population est de 7 %. Qu’en sera-t-il des générations qui suivront la troisième ? Anneke est arrivée à un âge où ses amis et connaissances commencent à se mettre en ménage et à fonder une famille. Elle, elle a peur. « Je ne veux pas mettre un enfant au monde parce que je ne veux pas qu’il risque d’avoir les mêmes problèmes que moi. »
Cellules souches mutées
« Sombres. » Le scientifique américain Michael Skinner n’y va pas par quatre chemins quand on lui demande quelles sont les perspectives pour la quatrième génération et la suivante. Skinner est épigénéticien à l’Université de l’État de Washington, il étudie le fonctionnement des gènes et mène depuis vingt ans des recherches transgénérationnelles sur les substances chimiques. Nous l’appelons par Skype pour tenter de comprendre pourquoi l’hormone provoque des problèmes différents à chaque génération. « L’œstrogène DES agit à la fois sur la mère et sur la fille, qui se trouvent chacune à un stade de vie différent, explique-t-il. Si une femme enceinte ingère le DES, son bébé l’assimile aussi. Mais chez ce bébé, les cellules sexuelles pour la génération suivante sont déjà prêtes. C’est ainsi que trois générations sont exposées simultanément et instantanément à l’effet de l’hormone. »
Le DES ne modifie pas la structure de l’ADN, mais il peut laisser des traces sur cet ADN. C’est ce que Skinner appelle l’épimutation. Comme un pirate informatique, le DES pénètre dans la cellule et en perturbe le fonctionnement normal. « On peut voir les choses comme ceci : dans le ventre de la mère, l’enfant est programmé pour la vie. À la troisième génération, tout part d’un ovule ou d’un spermatozoïde qui se trouvait dans le ventre de la mère quand le DES a été ingéré, et qui a donc subi une épimutation. Celle-ci est immédiatement transmise à l’embryon lors de la fécondation. Ce jeune embryon n’est alors constitué que de cellules souches. On obtient donc des cellules souches porteuses d’une épimutation qu’elles transmettent à toutes les autres cellules du corps. C’est pour cette raison que le DES peut se manifester de n’importe quelle manière. »
« Je suis inquiet de voir ce que ça va donner pour les prochaines générations. Avec d’autres perturbateurs hormonaux, on constate qu’après la troisième génération, il n’y a même plus besoin d’une exposition directe. L’erreur de programmation est là et elle y reste. Chez les végétaux, on voit qu’elle se perpétue pendant des centaines de générations. Chez les insectes, presque pendant cent générations. »
Skinner compare le DES à d’autres perturbateurs hormonaux. « Sa structure ressemble à celle du bisphénol A et son fonctionnement est le même que celui du DDT. Ces trois substances stimulent pendant des générations la prédisposition à souffrir de problèmes de santé similaires. Le DES est d’ailleurs un exemple parfait de substance moins toxique pour la première génération que pour la suivante. »
Deux utérus
« Qu’est-ce qui attend ma fille ? Et ses enfants ? Avais-je bien le droit de mettre un enfant au monde ? » Nancy Broers, 48 ans, se pose elle aussi ces questions. Nous l’avons rencontrée pour la première fois il y a quatre ans à Bocholt, dans le Limbourg. Le lendemain, on allait lui enlever ses deux utérus. Ce serait sa vingt-cinquième opération.
« Petite, j’avais de fortes menstruations deux fois par mois. Notre médecin de famille a trouvé ça anormal et a décidé de faire un frottis. On a alors découvert que j’avais deux vagins. Ensuite, il est apparu que j’avais aussi deux utérus, chacun moitié moins grand qu’un utérus normal. La doctoresse a demandé si ma mère avait pris des médicaments pendant sa grossesse. Et la réponse était oui. J’étais une fille DES, j’avais un plus grand risque de cancer et je n’aurais probablement jamais d’enfant. Voilà, c’était comme ça. J’avais 18 ans. »
Trois ans plus tard, à l’âge de 21 ans, on lui a effectivement diagnostiqué un cancer caractéristique des filles DES, au col de l’utérus. « Heureusement, il a été vite détecté et a pu être traité. » Une fois mariée, pas moyen de tomber enceinte pour de bon. « J’ai d’abord fait une fausse couche, puis les traitements hormonaux n’ont pas fait effet. Quand je suis finalement tombée enceinte spontanément, on a cru que j’allais faire une nouvelle fausse couche, à 4 mois. Le médecin n’avait plus d’espoir pour mon bébé, mais moi oui, et à 5 mois, ma “fausse couche” est née. Une petite fille en bonne santé, notre enfant-miracle Manoe. »
Manoe a aujourd’hui 21 ans et déploie prudemment ses ailes. « À un très jeune âge, il a fallu que je réfléchisse à des choses qui pour d’autres vont de soi. Je sais maintenant que je ne veux pas d’enfants. Leur avenir serait trop incertain. C’est une grande douleur. »
Le monstre du loch Ness
Non nocere – ne pas nuire. Un des principes du serment d’Hippocrate. Pourtant, dans la plupart des pays d’Europe, le DES n’a été interdit qu’à la fin des années 70 pour les femmes enceintes. En Belgique, il a fallu attendre 1977, soit après trente ans d’utilisation. Selon l’association de victimes DES in Belgium, il doit y avoir au moins 60 000 personnes touchées dans notre pays. C’est un scandale pharmacologique comparable à celui du Softénon, mais d’une bien plus grande ampleur. Le Softénon a été interdit au bout de trois ans et a fait 10 000 à 20 000 victimes. Le DES a été utilisé dans le monde entier pendant des dizaines d’années et a fait plus de dix millions de victimes, sans même compter la troisième génération.
Pourtant, toute utilisation fautive du produit a toujours été niée en Belgique. Les victimes du DES demandent en vain depuis des années d’être reconnues, comme elles le sont aux Pays-Bas. Là-bas, le scandale du DES a provoqué une prise de conscience : il existe des médecins et des centres spécialisés, et les victimes sont indemnisées par le fonds DES sur la base d’un simple diagnostic. L’oncogynécologue Theo Helmerhorst a donné cours pendant des années à l’université sur cette hormone. « Le DES est l’une des calamités médicales les plus graves à une époque où nous aurions dû mieux savoir. Pour la médecine, ce doit être une leçon. »
Mais pendant qu’Helmerhorst et d’autres gynécologues néerlandais approfondissent la connaissance sur le DES, en Belgique, le sujet n’est quasiment pas abordé dans la formation médicale. Pour savoir comment la question du DES a été traitée et est actuellement traitée en Belgique, nous demandons un entretien avec l’association flamande d’obstétrique et de gynécologie (VVOG). Cet entretien n’aura pas lieu. Nous n’avons droit qu’à un bref coup de téléphone du porte-parole, Johan Van Wiemeersch. « Le DES est une donnée préhistorique, assure-t-il. Le problème est complètement inexistant en Belgique. » Il a soumis ma question à quelques collègues plus âgés par e-mail, et me transfère leurs réponses. « Le monstre du loch Ness refait surface », écrit un ancien professeur de gynécologie. D’après lui, « aucune étude, ou en tout cas aucune étude sérieuse, n’a été menée dans ce domaine en Belgique », et l’utilisation de cette hormone était largement moins répandue en Flandre qu’aux Pays-Bas. Un des médecins dit avoir commencé à exercer après l’abandon de l’hormone, mais avoir connaissance de « certains gynécologues (même renommés) qui la prescrivaient auparavant en cas de danger de fausse couche ».

Pour les gynécologues belges, le DES semble être surtout un reliquat embarrassant du passé. Les conséquences que subissent aujourd’hui les personnes concernées, ils n’en parlent pas.
C’est une catastrophe
À une certaine époque, pourtant, les médecins belges étaient parmi les premiers à mener des expérimentations avec cette hormone artificielle. En 1939, les médecins louvanistes Joseph-A. Schockaert et Jacques Ferin ont relaté leurs expériences concernant ce traitement « extrêmement bon marché » pour les problèmes de menstruation et de ménopause. Ils signalent déjà à l’époque que des doses élevées pourraient être toxiques. Le même Ferin est immédiatement au courant quand, en 1971, un lien est établi entre l’hormone et le cancer du vagin. Le gynécologue Jacques Donnez (UCL) se souvient avoir vu le professeur agiter les résultats de cette étude dans tous les sens en criant : « C’est une catastrophe ! » Au moins quelques gynécologues belges possèdent alors ces informations. Pourtant, rien ne change pendant six ans.
Anita Vandersmissen, présidente de l’asbl DES in Belgium et elle-même fille DES, se garderait volontiers de pointer un doigt accusateur vers les médecins, mais elle estime qu’il y a une responsabilité partagée. « À l’époque, les médecins le prescrivaient avec de bonnes intentions, du moins je suppose. Ce serait bien qu’ils nous aident, qu’ils nous informent. Ce n’est jamais arrivé. Au contraire, de nombreux dossiers médicaux ont disparu ou sont lacunaires. J’ai le sentiment que beaucoup de choses ont été dissimulées. »
Comme dans pratiquement chacun de nos entretiens avec des victimes du DES, il est question d’une volonté d’étouffer l’affaire. Nous demandons des explications à la ministre de la Santé publique et à la firme pharmaceutique UCB, qui produisait le Distilbène. Maggie De Block nous refuse un entretien sous prétexte que son successeur se chargera de ce dossier. UCB, de son côté, ne répondra jamais à nos demandes pourtant répétées.
À la Bibliothèque nationale, nous parcourons les rapports annuels d’UCB, mais pas un mot n’y figure sur le scandale du Distilbène. Ce n’est qu’en 1983 que le produit a disparu de la production. Pour obtenir une vue sur la période 1971-1977, nous fouillons les archives des différents ministres de la Santé publique, mais celles-ci sont en partie introuvables et en partie non publiées. « Les archives des ministres, et même des cabinets, étaient considérées comme des archives privées et ne devaient donc pas être conservées ou publiées », explique Michaël Amara, archiviste aux Archives de l’État. Dans celles qui sont disponibles, le DES n’apparaît pas. « Même sur le Softénon, vous ne trouverez rien ici », regrette-t-il.
Grâce à la loi relative à la publicité de l’administration, nous obtenons finalement le « dossier » du Centre belge de pharmacovigilance sur le DES, qui remonte aux années 70. Il tient en trois feuilles de papier : des lettres qui prouvent qu’UCB n’a demandé l’adaptation de la notice qu’en août 1976 au ministère, et que la Commission des médicaments et le ministère de la Santé publique ont donné leur approbation. Ce n’est qu’après que tous les médecins ont été informés. Qui a pris l’initiative et pourquoi la décision a tant tardé ? Mystère.

La crainte des plaintes
« Les entreprises pharmaceutiques ont directement su ce qui posait problème dans le DES. L’information s’est répandue comme une traînée de poudre, accuse l’épidémiologiste et oncologue néerlandaise Matti Rookus, de l’Institut néerlandais contre le cancer. Elles avaient une peur bleue que la situation vire au scandale. » D’après Rookus, une stratégie internationale s’est mise en place pour que l’hormone ne soit pas immédiatement interdite en Europe. « On peut établir une comparaison avec l’industrie du tabac. Ce n’est pas dans leur intérêt d’arrêter la production. »
Le docteur Thierry Christiaens, pharmacologue et rédacteur en chef du Répertoire commenté des médicaments (Centre belge d’information pharmacothérapeutique), la bible des informations sur les médicaments à l’usage des médecins, estime lui aussi que la gestion du problème par la Belgique est indissociable de l’intérêt de l’industrie. « Ce n’est que dans les années 60, après l’affaire du Softénon, que l’on a commencé à surveiller les médicaments. Le monde de la pharmacovigilance est petit. Je ne peux pas croire qu’en 1971 on ne connaissait pas le problème que posait le DES. Mais c’était un produit d’UCB, avec le b de belge, et l’industrie pharmaceutique est un secteur économique et scientifique important. Qui a fait pression sur UCB pour arrêter la production, et quelle pression UCB a exercée pour ne pas le faire plus tôt, les archives ne le disent bien évidemment pas. Un fabricant comme UCB ne craint qu’une seule chose : les plaintes. »
Ces plaintes finiront tout de même par faire surface et donneront lieu à des procès dans de nombreux pays. UCB s’emploie avec succès à transformer ces procédures en guerres d’usure, mais l’entreprise est aussi régulièrement condamnée. Après une condamnation, aux Pays-Bas, UCB et dix autres fabricants ont décidé, avec leurs assureurs, de verser 38 millions d’euros dans un fonds d’indemnisation. Aujourd’hui, ce fonds indemnise également des petits-enfants DES. En France, des procès sont toujours en cours et UCB verse des dommages et intérêts allant de 20 000 à 8,5 millions d’euros. Chaque année, l’entreprise réserve une manne plus importante pour les actions en justice françaises. En 2018, le rapport annuel cite le chiffre de 99 millions d’euros. En mars, UCB a été reconnue responsable du lourd handicap d’un petit-enfant DES en France, et condamnée à 3 millions d’euros de dommages et intérêts.
En Belgique, c’est une autre histoire. Chez nous, UCB n’a été traîné qu’une seule fois devant les tribunaux, en 2008, par deux filles DES atteintes d’adénocarcinome à cellules claires. Elles ont perdu leur procès : le juge a estimé que les faits étaient prescrits selon la loi belge. « Un combat de David contre Goliath », nous écrit une des deux plaignantes, qui préfère désormais tourner la page et souhaite garder l’anonymat. L’autre femme est entre-temps décédée. En Belgique, la charge de la preuve incombe à la victime, mais les filles DES possèdent rarement un document attestant du traitement suivi par leur mère. C’est aussi ce qui explique pourquoi UCB n’a pas encore dû verser un euro d’indemnisation dans notre pays.
Un Fonds Softénon a été créé au début de cette année, cinquante ans après les faits. À la suite de cette initiative, un dossier similaire est à présent sur la table pour le DES. Des médecins et scientifiques, dont Thierry Christiaens, Matti Rookus et la gynécologue Petra De Sutter, demandent aux autorités belges de constituer un fonds d’indemnisation pour les victimes de l’hormone. La reconnaissance est nécessaire pour donner aux victimes le soutien médical, psychologique et financier auquel elles ont droit, écrivaient-ils en mars dans une lettre ouverte parue dans le Standaard du 4 mars 2019.
Manoe et Anneke appartiennent à la troisième génération dont la vie est dominée par l’hormone DES. Leur avenir est un grand point d’interrogation. « Je sais à quel point ma grand-mère souffrait de la situation, dit Manoe, et à quel point ma mère en souffre. Je ne veux pas me sentir coupable de chaque petite chose qui arriverait à mon enfant dans sa vie. »